ΔΩΡΕΑ ΜΥΕΛΟΥ ΤΩΝ ΟΣΤΩΝ (ΑΙΜΟΠΟΙΗΤΙΚΩΝ ΚΥΤΤΑΡΩΝ)

Μπορείς να σώσεις μία ζωή!


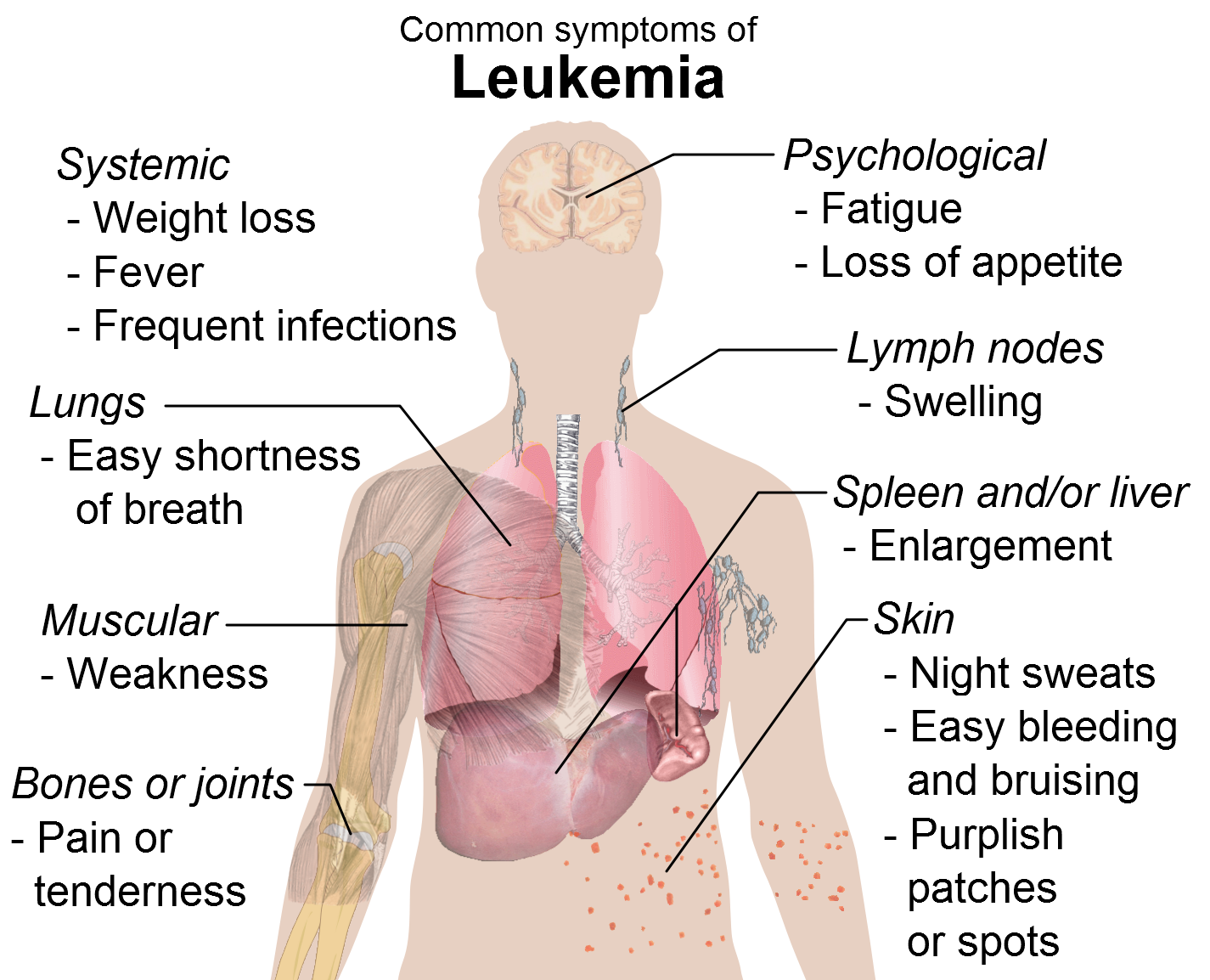
Ενας μεγάλος αριθμός συνανθρώπων μας, μεταξύ των οποίων πολλά παιδιά, πεθαίνει από σοβαρά αιματολογικά νοσήματα γιατί ο μυελός του, το «εργοστάσιο» που φτιάχνει τα κύτταρα του αίματός του, παρουσιάζει σοβαρή βλάβη. Η εξέλιξη της επιστήμης δίνει σήμερα τη δυνατότητα σε μας να σώσουμε αυτούς τους ανθρωπους προσφέροντας κάτι από τον εαυτό μας. Η εθελοντική δωρεά μυελού των οστών/αιμοποιητικών κυττάρων είναι μια δωρεά παρόμοια με εκείνη της αιμοδοσίας, στην οποία κορυφώνεται η προσφορά ενός ανθρώπου προς ένα συγκεκριμένο συνάνθρωπό του στον οποίο χαρίζει πραγματικά τη ζωή.
Τι είναι Μυελός των Οστών;
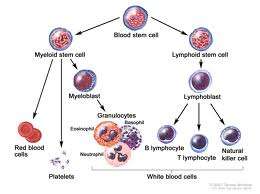
Ο μυελός των οστών είναι ο ρευστός ιστός που βρίσκεται μέσα στα οστά και περιέχει αρχέγονα αιμοποιητικά κύτταρα, δηλαδή τις πρόδρομες μορφές των λευκών αιμοσφαιρίων, των ερυθρών αιμοσφαιρίων και των αιμοπεταλίων που κυκλοφορούν στο αίμα.
Αρχέγονα αιμοποιητικά κύτταρα υπάρχουν σε μικρό ποσοστό και στο αίμα, ενώ αρκετά μεγάλος αριθμός τους ανευρίσκεται και στο αίμα του ομφαλίου λώρου.
Θα πρέπει να γίνει κατανοητό ότι ο μυελός των οστών δεν έχει σχέση με τον νωταίο μυελό, ο οποίος βρίσκεται στο νωτιαίο σωλήνα της σπονδυλικής στήλης και αποτελεί ιστό του νευρικού συστήματος που σχετίζεται με νευρικές λειτουργίες και όχι με αιμοποίηση.
Μεταμόσχευση Αιμοποιητικών Κυττάρων.
Σε περίπτωση που ο μυελός των οστών ανεπαρκεί, έχει καταστραφεί ή διηθηθεί από κακοήθη κύτταρα, εκδηλώνονται σοβαρότατα αιματολογικά νοσήματα, όπως λευχαιμία, μυελική απλασία κ.ά. Η αντιμετώπιση των νοσημάτων αυτών επιχειρείται με διάφορα φαρμακευτικά σχήματα, αλλά πολλές φορές μόνη θεραπεία είναι η μεταμόσχευση, δηλαδή η αντικατάσταση του πάσχοντος μυελού με μυελό που θα του δημιουργηθεί αν του μεταμοσχευθούν αρχέγονα αιμοποιητικά κύτταρα από έναν συμβατό με αυτόν, υγιή δότη. Για τη μεταμόσχευση μπορεί να χρησιμοποιηθούν είτε μυελός των οστών του δότη είτε κύτταρα από το περιφερικό του αίμα. Το προϊόν της συλλογής υφίσταται επεξεργασία και τελικά το μόσχευμα των αιμοποιητικών κυττάρων χορηγείται στον ασθενή με ενδοφλέβια έγχυση (σαν μετάγγιση αίματος).
Στη περίπτωση χρησιμοποίησης μονάδων ομφαλοπλακουντιακού αίματος, αυτές έχουν συλλεγεί από τον ομφάλιο λώρο νεογέννητων, και, μετά την επεξεργασία που έχουν υποστεί, φυλάσσονται καταψυγμένες στις ειδικές “Τράπεζες”, ώστε να χορηγηθούν και πάλι με ενδοφλέβια έγχυση στους ασθενείς για τους οποίους είναι κατάλληλες.
Κατάλληλος δότης Αιμοποιητικών Κυττάρων
Προκειμένου η μεταμόσχευση να έχει επιτυχία είναι απολύτως απαραίτητο ο δότης και ο λήπτης να παρουσιάζουν ιστική συμβατότητα, δηλαδή ομοιότητα ως προς ειδικά μόρια (αντιγόνα του συστήματος HLA) που εκφράζουν πάνω στα κύτταρά τους. Τα HLA αντιγόνα, τα οποία είναι διαφορετικά σε κάθε άτομο και καθορίζουν τον «Ιστική Ταυτότητά» του, προσδιορίζονται σε ειδικά εργαστήρια ιατοσυμβατότητας σε δείγμα αίματος και η σύγκριση της «Ιστικής Ταυτότητας» δύο ατόμων έχει σαν αποτέλεσμα την εκτίμηση της οιμοιότητας-συμβατότητας μεταξύ τους.
Χαρακτηριστικό του HLA είναι ο τεράστιος πολυμορφισμός του. Αν, με βάση το σύστημα ΑΒΟ, τα άτομα κατατάσσονται σε 4 ομάδες αίματος (Α, Β, ΑΒ, Ο), μια κατάταξη με βάση το HLA θα οδηγούσε σε τεράστιο αριθμό «ομάδων», γεγονός που κάνει κατανοητό ότι η πιθανότητα HLA-ομοιότητας δύο τυχαίων ατόμων είναι εξαιρετικά μικρή.
Πως θα βρεθεί συμβατός δότης με τον ασθενή;
Επειδή τα αντιγόνα HLA κληρονομούνται από τους γονείς, η πρώτη αναζήτηση κατάλληλου δότη για έναν ασθενή γίνεται μέσα στην οικογένειά του. Η αναζήτηση αυτή θα δώσει το ποθητό αποτέλεσμα για το 1/3 μόνον των ασθενών.
Για τους υπόλοιπους, θα πρέπει να αναζητηθεί μη συγγενής δότης ανάμεσα σε εθελοντές που έχουν εκφράσει την επιθυμία να δωρίσουν αιμοποιητικά κύτταρα για οποιονδήποτε ασθενή έχει ανάγκη.
Για τον εντοπισμό κατάλληλων (αν οχι όμοιων, που είναι απίθανο, τουλάχιστον αποδεκτά συμβατών) μη συγγενών δοτών, απαιτείται η ύπαρξη μεγάλου αριθμού εθελοντών.
Καταγραφή Αιμοποιητικών Κυττάρων
Δεξαμενές δοτών
Η καταγραφή εθελοντών δοτών ξεκίνησε τη δεκαετία του ’70 στην Ολλανδία, τις ΗΠΑ και την Μεγάλη Βρετανία. Σε κάθε κράτος, οι καταγραφόμενοι εθελοντές συγκεντώνονται σε ένα κεντρικό αρχείο που αποτελεί την Εθνική «Δεξαμενή» της χώρας. Σήμερα, υπάρχουν 58 «Δεξαμενές» δοτών σε 43 χώρες και 39 «Τράπεζες» φύλαξης μονάδων ομφαλοπλακουντιακού αίματος σε 21 χώρες. Τα στοιχεία δοτών και μονάδων συγκεντρώνονται σε ένα Διεθνές Αρχείο, το οποίο έχει, σήμερα, καταγεγραμμένους περισσότερους από 11.000.000 εθελοντές (συμπεριλαμβανομένων 250..000 περίπου μονάδων ομφαλοπλακουντιακού αίματος). Ολες οι συνεργαζόμενες εθνικές «Δεξαμενές» έχουν πρόσβαση στο Διεθνές Αρχείο.
Η πραγματοποίηση των μεταμοσχεύσεων είναι αποτέλεσμα μιας πολύπλοκης διαδικασίας, η οποία διεκπεραιώνεται μέσα σε ένα διεθνώς οργανωμένο σύστημα. Στο σύστημα αυτό συνεργάζονται τα Αιματολογικά-Μεταμοσχευτικά Κέντρα που πραγματοποιούν τις μεταμοσχεύσεις, τα «Κέντρα Δοτών» που στρατολογούν τους εθελοντές, ελέγχουν τον ιστικό τύπο τους και διατηρούν εμπιστευτικά αρχεία γι’αυτούς και οι «Δεξαμενές Εθελοντών Δοτών Αιμοποιητικών Κυττάρων» που συντονίζουν τη διαδικασία αναζήτησης, διατηρώντας αρχεία με τους ιστικούς τύπους των εθελοντών, προκειμένου να συγκρίνονται με τους ιστικούς τύπους των ασθενών για τους οποίους αναζητείται δότης.
Στην όλη προσπάθεια ακολουθούνται κανόνες που καθορίζονται από Διεθνή Ενωση, την WMDA.
Τι γίνεται στην Ελλάδα
Ελληνικά μεταμοσχευτικά κέντρα που έχουν διεθνή άδεια λειτουργίας για πραγματοποίηση μη συγγενικών μεταμοσχεύσεων μυελού των οστών λειτουργούν στα Νοσοκομεία «Ο Ευαγγελισμός» και «Η Αγία Σοφία» στην Αθήνα, στο Νοσοκομείο «Παπανικολάου» στη Θεσσαλονίκη και στο Πανεπιστημιακό Νοσοκομείο Πατρών στο Ρίο.
Από τη δεκαετία του ’80, λειτούργησαν δύο «Δεξαμενές» δοτών, μία στην Αθήνα και μία στη Θεσσαλονίκη, στις οποίες αναφέρονταν οι εθελοντές που στρατολογούνται και τυποποιούνται σε 5 Κέντρα Δοτών. Από το τέλος του 2002, λειτουργεί μια κεντρική «Δεξαμενή» στον Εθνικό Οργανισμό Μεταμοσχεύσεων (ΕΟΜ), ο οποίος συντονίζει όλες τις μεταμοσχεύσεις στη χώρα μας.
Οι καταχωρημένοι Ελληνες εθελοντές, στις 31/12/2006, ήταν 19.533, αριθμός που είναι εξαιρετικά μικρός αν αναλογιστεί κανείς τον συνεχώς αυξανόμενο αριθμό των ασθενών που χρειάζονται μεταμόσχευση. Μέχρι σήμερα, για το 95% των ασθενών που έχουν μεταμοσχευθεί, οι δότες προέρχονταν από «Δεξαμενές» του Εξωτερικού. Σημαντικό είναι να αναφερθεί ότι η αναζήτηση δοτών ανάμεσα σε άτομα με κοινή καταγωγή είναι αποτελεσματικότερη λόγω γενετικών ομοιοτήτων. Επομένως είναι επιτακτική η ανάγκη αύξησης των Ελλήνων δοτών προς όφελος των Ελλήνων ασθενών, αλλά και για την ουσιαστικώτερη συμμετοχή της χώρας μας στη διεθνή προσπάθεια.
Ποιός μπορεί να γίνει δότης;
Εθελοντής δότης αιμοποιητικών κυττάρων μπορεί να γίνει οποιοσδήποτε έχει ξεπεράσει το 18 έτος της ηλικίας του και δεν είναι μεγαλύτερος από 55 (προτιμότερο 50) χρόνων, δεν έχει ιστορικό μεταδοτικών νοσημάτων, νεοπλασιών ή καρδιοπαθειών (παρόμοιες προϋποθέσεις με αυτές της εθελοντικής αιμοδοσίας), με την παρακάτω διαδικασία:
• Ενημερώνεται προφορικά και με έντυπο υλικό για όλες τις πλευρές της δωρεάς μυελού των οστών, με ιδιαίτερη βαρύτητα στην έννοια του εθελοντισμού, της δωρεάς προς οποιονδήποτε έχει ανάγκη, της ανωνυμίας και της ελευθερίας του δότη για οποιαδήποτε απόφαση σχετικά με την τελική δωρεά του μυελού του.
• Συμπληρώνει ένα ερωτηματολόγιο με ιατρικές πληροφορίες, από τις οποίες κρίνεται η καταλληλότητάτου να συμπεριληφθεί στους εθελοντές.
• Συμπληρώνει ένα έντυπο με προσωπικά στοιχεία (ονοματεπώνυμο, διεύθυνση, τηλέφωνα κ.α.), τα οποία παραμένουν αυστηρά εμπιστευτικά. • Υπογράφει δήλωση συγκατάθεσης, όπου εκφράζει την επιθυμία του να περιληφθεί στους εθελοντές χωρίς αυτό να σημαίνει δέσμευσή του για την συμμετοχή του στα επόμενα βήματα της διαδικασίας εάν βρεθεί συμβατός με κάποιον ασθενή.
• Υποβάλλεται σε λήψη μικρής ποσότητας αίματος (15 ml περίπου), προκειμένου να καθορισθεί ο ιστικός του τύπος (HLA) για να μπορεί να συγκριθεί με εκείνους των ασθενών.
• Τα HLA αντιγόνα του εθελοντή δότη καταγράφονται στο αρχείο του Κέντρου Δοτών και το Εθνικό Αρχείο Δοτών του ΕΟΜ, από τον οποίο και αναφέρονται στο Διεθνές Αρχείο. Αντίθετα, τα προσωπικά του στοιχεία παραμένουν τοπικά και δεν γίνονται γνωστά σε κανέναν εκτός του προσωπικού του Κέντρου όπου στρατολογήθηκε ο εθελοντής και της Εθνικής «Δεξαμενής» εαν ο ίδος έχει συγκατατεθεί γι’ αυτό.
• Ο εθελοντής δότης μπορεί να παραμείνει στο αρχείο ως τα 55 του χρόνια. Εχει το δικαίωμα να ζητήσει τη διαγραφή του οποιαδήποτε στιγμή, αλλά και την υποχρέωση να ενημερώνει για τυχόν αλλαγές στην υγεία του ή στα προσωπικά του στοιχεία.
• Με τα σημερινά δεδομένα (αριθμό εθελοντών και ασθενών που χρειάζονται δότη ετησίως), 1 στους 15.000 εθελοντές θα κληθεί να δώσει τελικά μυελό για ασθενή.
Τι θα γίνει αν ένας εθελοντής βρεθεί συμβατός με έναν ασθενή;
Εαν ένας εθελοντής βρεθεί αρχικά συμβατός με έναν ασθενή και εξακολουθεί να επιθυμεί τη δωρεά, γίνονται συμπληρωματικές εξετάσεις επιβεβαίωσης της συμβατότητας και, στη συνέχεια, υποβάλλεται σε check-up για να επβεβαιωθεί η καλή κατάσταση της υγείας του.
Σε όλες τις φάσεις της διαδικασίας μέχρι την τελική συγκατάθεση για τη μεταμόσχευση, ο εθελοντής μπορεί να ανακαλέσει την απόφασή του για τη δωρεά εάν αισθανθεί ότι δεν είναι έτοιμος γι’ αυτή. Εν τούτοις, είναι εξαιρετικά σημαντικό ο δότης να είναι συνειδητοποιημένος και απολύτως βέβαιος για την απόφασή του. Ατομα που έχουν αμφιβολίες ή εγγράφονται κάτω από συναισθηματική ή άλλη πίεση χωρίς να είναι σίγουρα αν είναι πραγματικά πρόθυμα να προχωρήσουν, θα πρέπει να κατανοήσουν ότι δίνουν ψεύτικες ελπίδες στους ασθενείς.
Πως γίνεται η λήψη του μοσχεύματος;
Η λήψη του μοσχεύματος από τον δότη γίνεται στο πλησιέστερο Μεταμοσχευτικό Κέντρο της περιοχής του και μεταφέρεται στο κέντρο που θα μεταμοσχευθεί ο λήπτης.
• Αν η πηγή των προγονικών αιμοποιητικών κυττάρων που θα χρησιμοποιηθούν για έναν ασθενή είναι ο μυελός των οστών, τότε η λήψη τους γίνεται στο χειρουργείο από ειδικούς Αιματολόγους με παρακέντηση στα οστά της λεκάνης κάτω από γενική ή ραχιαία αναισθησία. Το ποσό του μυελού του συλλέγεται, αποτελεί το 5% περίπου του συνόλου του μυελού του δότη και αναγεννάται γρήγορα, χωρίς να επηρεάζεται η γενική κατάστασή του. Ο δότης επιστρέφει στο σπίτι του την επομένη της λήψης και το μόνο σύμπτωμα που παρουσιάζει είναι ένας ελαφρός πόνος στο σημείο της παρακέντησης.
• Εάν χρησιμοποιηθούν κύτταρα περιφερικού αίματος, τότε στο δότη χορηγούνται ειδικοί «αυξητικοί» παράγοντες που έχουν ως αποτέλεσμα την αύξηση των προγονικών αιμοποιητικών κυττάρων και λίγες ημέρες αργότερα γίνεται η λήψη των κυττάρων με τρόπο παρόμοιο όπως της αιμοδοσίας (κυτταραφαίρεση).
Λίγους μήνες μετά την δωρεά του, ο δότης μπορεί, αν το επιθυμεί, να επανέλθει στο αρχείο των εθελοντών. Σε σπάνιες περιπτώσεις (ανεπαρκής εμφύτευση του μοσχεύματος), μπορεί να του ζητηθεί η λήψη επιπλέον ποσότητας κυττάρων (μυελού ή περιφερικού αίματος) για τον ίδιο ασθενή.
Η δωρεά είναι ανώνυμη
Η δωρεά προγονικών αιμοποιητικών κυττάρων είναι ανώνυμη. Ο δότης ενημερώνεται μόνο για το φύλο, την ηλικία και τη χώρα προέλευσης του ασθενούς για τον οποίο θα δώσει μόσχευμα, ενώ και ο ασθενής γνωρίζει μόνο τα αντίστοιχα στοιχεία για τον δότη του. Εν τούτοις, ο δότης μπορεί να ενημερώνεται για την εξέλιξη της πορείας του ασθενούς, αλλά απαγορεύεται αυστηρά, η αποκάλυψη αποιουδήποτε στοιχείου για την ταυτότητα του ενός ή του άλλου. Μετά μερικούς μήνες και ανάλογα με τους κανόνες που ισχύουν σε κάθε χώρα, μπορεί να επιτραπεί η ανταλλαγή ανώνυμης αλληλογραφίας μεταξύ τους και, στη συνέχεια, και αφού έχει περάσει χρονικό διάστημα μεγαλύτερο του έτους και το επιθυμούν και οι δύο, να επιτραπεί η ανταλλαγή στοιχείων που αποκαλύπτουν την ταυτότητά τους. Ευνόητο είναι ότι σε καμία περίπτωση δεν επιτρέπεται οποιαδήποτε οικονομική προσφορά από τον ασθενή προς τον δότη. Σημειώνεται ότι κάθε οικονομική επιβάρυνση του δότη (μετακινήσεις, απώλειες ημερομισθίων κλπ) καλύπτονται από τον ασφαλιστικό φορέα του ασθενούς χωρίς καμμία συμμετοχή του ιδίου.
Πηγή: ιστοσελίδα του Εθνικού οργανισμού μεταμοσχεύσεων