Kονδυλώματα Πρωκτού
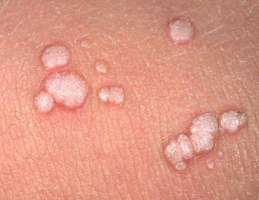
Τα κονδυλώματα πρωκτού εντοπίζονται συνήθως στο περιπρωκτικό δέρμα. Αρκετές φορές επεκτείνονται εσωτερικά στον πρωκτό μέχρι την οδοντωτή γραμμή ή ακόμη και στο βλεννογόνο του ορθού. Επίσης μπορεί να εντοπιστούν κονδυλώματα μόνο ενδοπρωκτικά. Σε όλες τις περιπτώσεις κονδυλωμάτων πρωκτού είναι απαραίτητη η πρωκτοσκόπηση για τον έλεγχο του πρωκτικού σωλήνα και τη διάγνωση ενδοπρωκτικών κονδυλωμάτων ή και δυσπλασίων πρωκτού.
Η διάγνωση των κονδυλωμάτων πρωκτού γίνεται με τη χρήση οξεικού οξέος και επιβεβαιώνεται με τη βιοψία.
Επίσης στα άτομα υψηλού κινδύνου πρέπει να γίνεται κυτταρολογική εξέταση (anal cytology), απαραίτητη για τη διάγνωση δυσπλασιών και προκαρκινικών καταστάσεων.
Τα αφροδίσια κονδυλώματα είναι σεξουαλικώς μεταδιδόμενα νοσήματα που πλήττουν την πρωκτική και γεννητική περιοχή. Συνήθως, εξαπλώνονται από άτομο σε άτομο μέσω της σεξουαλικής επαφής. Όμως, μπορούν επίσης να εξαπλωθούν μέσω της κοινής χρήσης προσωπικών αντικειμένων, όπως είναι η πετσέτα του μπάνιου. Τα 2/3 των ανθρώπων που έρχονται σε σεξουαλική επαφή με έναν σύντροφο που έχει γεννητικά κονδυλώματα, θα εμφανίσουν κονδυλώματα, συνήθως μέσα σε διάστημα τριών μηνών μετά την επαφή. Οι επιστήμονες εκτιμούν ότι διαγιγνώσκονται περίπου 1 εκατομμύριο νέες περιπτώσεις με γεννητικά κονδυλωμάτα και κονδυλωματα πρωκτου στις ΗΠΑ κάθε χρόνο. Υπάρχουν δύο είδη αφροδίσιων κονδυλωμάτων, condyloma accuminatum and condyloma latum.
  |
|
  |
|
Η αντιμετώπιση στοχεύει στην καταστροφή του ιστού των κονδυλωμάτων για να επέλθει φυσιολογική αποκατάσταση. Έχει γίνει και κάποια δουλειά πάνω στην ανοσοθεραπεία και ήδη διατίθεται στην αγορά η ιντερφερόνη- άλφα, η οποία χορηγείται ενέσιμα στα κονδυλώματα, προκαλώντας ανοσολογική αντίδραση που κάνει τα κονδυλώματα να εξαφανίζονται. Το πρόβλημα με τη θεραπεία είναι ότι η ιντερφερόνη άλφα είναι αρκετά ακριβή, ενώ σε κάποιες περιπτώσεις, είναι και αναποτελεσματική. Η αλοιφή Imiquimod, η οποία εφαρμόζεται από τον ίδιο τον ασθενή, δρα σαν τροποποιητής ανοσολογικής αντίδρασης που προκαλεί τοπική παραγωγή ιντερφερόνης σε ασθενείς με εξωτερικά γεννητικά κονδυλώματα.
Παρότι τα γεννητικά κονδυλώματα μπορούν να αντιμετωπιστούν, καμία από τις διαθέσιμες θεραπείες δεν συνιστά θεραπεία για τον HPV. Ο ιός μπορεί να παραμείνει στη γύρω επιδερμίδα μετά τη θεραπεία. Και επειδή ο ιός μπορεί να παραμένει ανενεργός στα κύτταρα, τα κονδυλώματα -σε κάποιες περιπτώσεις- μπορεί να επανεμφανιστούν μήνες ή χρόνια μετά τη θεραπεία. Σε άλλες περιπτώσεις, τα κονδυλωματα δεν επανεμφανίζονται ποτέ.
Πιο αξιόπιστη είναι η καταστροφή των κονδυλωμάτων, η οποία μπορεί να γίνει χημικά με τη χρήση ενός συστατικού οξέος, του υγρού αζώτου ή με εγχείρηση. Τα συστατικά οξέος είναι καυστικά χημικά που καίνε τα κονδυλώματα πρωκτού. Η κρυοθεραπεία, όπως λέγεται η εφαρμογή του υγρού αζώτου στον ιστό του κονδυλώματος, καταστρέφει τα κονδυλώματα παγώνοντάς τα. Τα κονδυλωματα μπορούν επίσης να καταστραφούν με ηλεκτροκαυτηρίαση ή εξάχνωση με λέιζερ CO2.
Αυτό γίνεται στο νοσοκομείο ή σε κάποια χειρουργική μονάδα χωρίς να χρειάζεται νοσηλεία ο ασθενής. Ακόμη όμως και με τη χειρουργική καταστροφή όλων των κονδυλωμάτων, ο ασθενής πρέπει να παρακολουθείται στενά για το ενδεχόμενο επανεμφάνισης. Κατά τη διάρκεια της εγχείρησης καταστρέφονται όλα τα εμφανή κονδυλώματα, αλλά μπορεί να χρειαστεί να περάσουν μέχρι και 30 ημέρες για να δείξει ο μολυσμένος ιστός σημάδια ανάπτυξης κονδυλωμάτων. Γι’ αυτό είναι πολύ σημαντικό να παρακολουθείται ο ασθενής για παρατεταμένο χρονικό διάστημα ώστε να διασφαλιστεί η θεραπεία.
Πιο δύσκολη είναι η αντιμετώπιση στα ενδοπρωκτικά κονδυλώματα. Συνήθως επεκτείνονται μέχρι την οδοντωτή γραμμή όπου έρχονται σε επαφή με το βλεννογόνο του ορθού και η χρήση καυστικών χημικών ή κρυοθεραπείας δεν ενδείκνυται (η μέθοδος της κρυοθεραπείας έχει σχεδόν εγκαταλειφθεί λόγω επιπλοκών της όπως έντονος μετεγχειρητικός πόνος, μεγάλη πιθανότητα αιμορραγίας, μεγάλος χρόνος επούλωσης κ.α.).
Σε αυτές τις περιπτώσεις η χρήση των ραδιοσυχνοτήτων RF ή των σύγχρονων LASER προσφέρει σημαντικά πλεονεκτήματα. Η καυτηρίαση ή εξάχνωση των κονδυλωμάτων σε αυτή την περιοχή (ύψος οδοντωτής γραμμής) πρέπει να γίνεται με απόλυτη ακρίβεια και να διαφυλάσσεται ο φυσιολογικός ιστός πέριξ των κονδυλωμάτων. Η επέμβαση πρέπει να γίνεται από εξειδικευμένο γιατρό στην περιοχή για την αποφυγή σοβαρών μετεγχειρητικών επιπλοκών που αντιμετωπίζονται δύσκολα, όπως μεγάλη στένωση του πρωκτού, επιμόλυνση και δημιουργία αποστημάτων, συριγγίων κ.α..