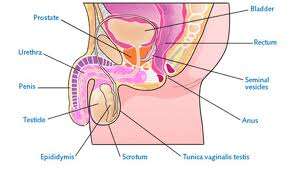
Αιτίες της ανδρικής υπογονιμότητας

Πρώτα απο όλες είναι οι ορμονικές αιτίες απο διαταραχές στην υπόφυση και τον υποθάλαμο που μπορεί να είναι συγγενείς (εκ γενετής) ή επίκτητες όπως ορισμένες κακοήθειες ή ακτινοβολία κ.λ.π. Ορχικές αιτίες συγγενείς π.χ. κρυψορχία δηλ. ατελής κάθοδος του όρχη ή των όρχεων στο όσχεο και επίκτητες όπως είναι οι φλεγμονές (ορχίτις, επιδιδυμίτις κ.α.), τραυματικές κακώσεις, συστηματικές παθήσεις, ύπαρξη σπερματικών αντισωμάτων, διάφορα φάρμακα που επιδρούν στην σπερματογένεση και η κιρσοκήλη.
Όσον αφορά την τελευταία, μία ιδιαίτερη μνεία αξίζει γιατί συναντάται στο 20% περίπου όλων των ανδρών και είναι αιτία για το 40% των υπογόνιμων ανδρών. Η κιρσοκήλη προκαλείται απο ανεπάρκεια των φλεβών των όρχεων, με αποτέλεσμα τη φλεβική στάση, με συνέπεια την αύξηση της θερμοκρασίας τοπικά, γεγονός που έχει θεωρηθεί ότι επηρεάζει την σπερματογένεση. Είναι σημαντικό να πούμε ότι η κιρσοκήλη είναι μία χειρουργικά αναστρέψιμη κατάσταση με σχετικά απλή χειρουργική επέμβαση. Άλλες αιτίες που μπορούν να προκαλέσουν στειρότητα είναι οι λειτουργικές διαταραχές του ίδιου του σπερματοζωαρίου, π.χ. η μειωμένη κινητικότητα, η λήψη ορισμένων φαρμάκων για την αντιμετώπιση του έλκους στομάχου, κορτιζόνη και αναβολικά που παίρνουν οι αθλητές για να βελτιώσουν τις επιδόσεις τους, ακόμα η χρήση και εθισμός σε ορισμένες ουσίες όπως η νικοτίνη και το κάπνισμα που επηρεάζει και τον αριθμό και την κινητικότητα των σπερματοζωαρίων, η χρήση μαριχουάνας, κοκαΐνης και αλκοόλ. Ακόμα υπεύθυνα για υπογονιμότητα θεωρούνται ορισμένα αντιβιοτικά, η ανεπάρκεια βιταμίνης C, πολλά τοξικά φάρμακα και χημικά που χρησιμοποιούνται στις καλλιέργειες αλλά και στις βιομηχανίες και ακόμα η υπέρμετρη σωματική δραστηριότητα και κυρίως άσκηση όπως επίσης και η κακή διατροφή. Τέλος, στις αιτίες υπογονιμότητας έχει θέση το υπερβολικό άγχος, τα ζεστά μπάνια στην περιοχή και ένδυση με πολύ στενά εσώρουχα που κρατούν το όσχεο και τους όρχεις σε αυξημένη θερμοκρασία αλλά και η πολυήμερη αποχή απο το σεξ, η στυτική δυσλειτουργία και οι διαταραχές στην εκσπερμάτιση (πρόωρη εκσπερμάτιση, καθυστερημένη η αδύνατη εκσπερμάτιση).
Διάγνωση και εξετάσεις ανδρικής υπογονιμότητας
Η αύξηση της ανδρικής υπογονιμότητας, τα τελευταία χρόνια, έχει και κάποια κοινωνικά αίτια, όπως το άγχος, η υπερκόπωση που επιβάλλει ο σύγχρόνος τρόπος ζωής και η ψυχολογική πίεση του εργασιακού και οικογένειακού περιβάλλοντος. Σε αυτά προστίθενται και οι περιβαλλοντικοί παράγοντες που επιβαρύνουν το σύνολο της υγείας μας, όπως η μόλυνση, η κακή διατροφή, οι διάφορες ακτινοβολίες και η ακούσια ή εκούσια επίδραση τοξικών χημικών ουσιών, όπως γεωργικά φάρμακα, νικοτίνη κ.ά.
Η διάγνωση της ανδρικής υπογονιμότητας προκύπτει συνήθως με το πρώτο σπερμοδιάγραμμα, καθώς τα περισσότερα αίτια που προαναφέρθηκαν είναι ασυμπτωματικά. Η απλή λοιπόν εξέταση του σπέρματος, μετά από δύο – τρεις μέρες σεξουαλικής αποχής, μαζί με τη λήψη ιστορικού και τη φυσική εξέταση του άνδρα, αποτελούν την πρώτη πράξη της διαγνωστικής διαδικασίας, η οποία θα προχωρήσει σταδιακά, εφόσον χρειασθεί, σε ειδικότερες εξετάσεις όπως:
- καλλιέργειες ούρων και σπέρματος, για κάθε είδους μικροοργανισμούς (αερόβιους, αναερόβιους, άτυπους, ιούς) που μπορεί να ενοχοποιούνται για πρόκληση υπογονιμότητας.
- Ορμονικές, βιοχημικές και ανοσολογικές μετρήσεις στο σπέρμα και στο αίμα.
- Γενετικό έλεγχο με καρυότυπο και χαρτογράφηση Y χρωμοσώματος, ανίχνευση γονιδίου κυστικής ίνωσης, θραύση του DNA των σπερματοζωαρίων και οτιδήποτε νέο προκύπτει στον εξελισσόμενο αυτό τομέα.
- Απεικονιστικές εξετάσεις, όπως υπερηχογραφήματα του γεννητικού συστήματος, Doppler-Triplex των αγγείων της περιοχής και ενδεχομένως αξονικές ή μαγνητικές τομογραφίες.
Οι πληροφορίες που θα συλλεχθούν αξιολογούνται και ορίζουν την τελική διάγνωση της αιτίας της υπογονιμότητας.
Αυτή στη συνέχεια θα καθορίσει τη θεραπευτική στρατηγική που θα ακολουθηθεί, συνεκτιμώντας την κατάσταση της συντρόφου, αλλά και τις ιδιαίτερες επιθυμίες του ζευγαριού.
Πως αντιμετωπίζεται η ανδρική υπογονιμότητα Οι θεραπείες για τον ανδρικό παράγοντα υπογονιμότητας ποικίλλουν από φαρμακευτική θεραπεία έως χειρουργική επέμβαση ή ενδομήτρια σπερματέγχυση (IUI) έως εξωσωματική γονιμοποίηση (IVF). Ανάλογα με την πηγή του προβλήματος, το σπέρμα μπορεί να ληφθεί μετά από εκσπερμάτιση, ώστε να χρησιμοποιηθεί σε διαδικασίες υποβοηθούμενης αναπαραγωγής. Ευτυχώς, τα περισσότερα αίτια επιδέχονται θεραπείας με σημαντικά ποσοστά επιτυχίας. Η φαρμακευτική θεραπεία περιλαμβάνει αντιβιοτικά, αντιφλεγμονώδη, ορμόνες, ένζυμα, βιταμίνες, καθώς και φάρμακα ειδικών γενικευμένων παθήσεων. Η χειρουργική θεραπεία εφαρμόζεται στην κιρσοκήλη, στην αζωοσπερμία, στην κρυψορχία και σε κάποιες ανωμαλίες των έξω γεννητικών οργάνων.