Διαβήτης κύησης
Τι είναι διαβήτης κύησης; Τι μπορεί να προκαλέσει στο έμβρυο;
Με τον όρο “σακχαρώδης διαβήτης κύησης (ΣΔΚ)” περιγράφουμε την εκδήλωση διαβήτη κατά την έναρξη ή τη διάρκεια της κύησης. Αφορά δηλαδή σε εγκύους που δεν έχουν πρότερα ατομικό ιστορικό διαβήτη.
Η συχνότητα της νόσου κυμαίνεται περί το 18% του συνόλου των κυήσεων. Μεγαλύτερη κίνδυνο εμφανίζουν οι υπέρβαρες ή παχύσαρκες γυναίκες καθώς και οι έγκυες με προϋπάρχον ιστορικό διαβήτη κύησης.
Για ποιό λόγο είναι τόσο σημαντικό να γίνει έγκαιρη διάγνωση και αντιμετώπιση του ΣΔΚ;
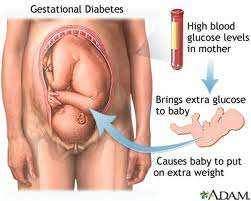
Η υψηλή γλυκόζη αίματος της μητέρας διαπερνά το πλακούντα και φτάνει στην κυκλοφορία του εμβρύου, προκαλώντας αυξημένη παραγωγή ινσουλίνης και υπερπλασία των β-κυττάρων του παγκρέατος του εμβρύου.
Ως γνωστόν, η ινσουλίνη ενεργοποιεί την εναπόθεση λίπους. Το τελικό αποτέλεσμα είναι η αύξηση των διαστάσεων και του σωματικού βάρους του εμβρύου, διαδικασία γνωστή και ως μακροσωμία.
Έτσι λοιπόν δημιουργούνται περιγεννητικοί κίνδυνοι, όπως ο θάνατος του εμβρύου, η δυστοκία των ώμων, μαιευτικές παραλύσεις, ενώ αυξάνεται και η συχνότητα επείγουσας καισαρικής τομής.
Επιπλέον, τα έμβρυα με μακροσωμία διατρέχουν αυξημένο κίνδυνο εμφάνισης παχυσαρκίας ή και σακχαρώδους διαβήτη κατά τη διάρκεια της ζωής τους.
Πώς γίνεται η διάγνωση του ΣΔΚ;
Για τη διάγνωση του ΣΔΚ απαιτείται τιμή γλυκόζης πλάσματος μεγαλύτερη από 92 mg/dL, μετά από 8ωρη νηστεία, ή/και παθολογική δοκιμασία φόρτισης με γλυκόζη (καμπύλη σακχάρου, OGTT) στην 24-28η εβδομάδα της κύησης.
Η ελληνική διαβητολογική εταιρεία συνιστά τη χορήγηση 75 γραμμαρίων γλυκόζης και μέτρηση του σακχάρου προ της φόρτισης, μια και δυο ώρες μετά τη φόρτιση.
Παθολογική ορίζεται η καμπύλη στην οποία έχουμε:
1. Γλυκόζης πλάσματος άνω των 92 mg/dL προ φόρτισης
ή / και
2. Γλυκόζης πλάσματος άνω των 180 mg/dL μια ώρα μετά τη φόρτιση
ή / και
3. Γλυκόζης πλάσματος άνω των 153 mg/dL δυο ώρες μετά τη φόρτιση
Σημειώνεται ότι εφόσον κατά την έναρξη της κυήσεως μετρηθεί τιμή γλυκόζης πλάσματος μεγαλύτερη από 126 mg/dL, μετά από 8ωρη νηστεία, τότε πρόκειται για προϋπάρχων σακχαρώδη διαβήτη, οπότε και δε χρειάζεται η διενέργεια καμπύλης σακχάρου.
Όλες οι προαναφερθείσες μετρήσεις πρέπει να προκύπτουν από έλεγχο σε αξιόπιστο εργαστήριο. Σε καμία περίπτωση δε βασίζονται στη χρήση φορητών συσκευών μέτρησης σακχάρου (σακχαρόμετρα).
Επίσης, ποτέ δε χρησιμοποιούμε τη γλυκοζυλιωμένη αιμοσφαιρίνη (HbA1c) για τη διάγνωση του ΣΔΚ.
Πώς θεραπεύουμε το ΣΔΚ;
Η αντιμετώπιση του ΣΔΚ πρέπει να είναι άμεση και συνιστάται να μη χάνεται πολύτιμος χρόνος με την ελπίδα ότι μια δίαιτα για μερικές ημέρες θα λύσει το πρόβλημα.
Οι έγκυες πρέπει να παρακολουθούνται ανά 2 εβδομάδες από διαβητολόγο. Συστήνεται η άμεση έναρξη υγιεινοδιαιτητικής αγωγής, εξατομικευμένο δηλαδή διαιτολόγιο από τον ιατρό και άσκηση, εφόσον δεν υπάρχει μαιευτική αντένδειξη.
Απαιτείται καθημερινή καταγραφή προγευματικών και μεταγευματικών τιμών σακχάρου ενώ μπορεί να ζητηθεί και ο έλεγχος γλυκόζης κατά τη διάρκεια της νύχτας, επί υποψίας υπογλυκαιμίας.
Εφόσον δεν επιτυγχάνονται οι γλυκαιμικοί στόχοι ή εμφανιστούν σημεία μακροσωμίας στο υπερηχογράφημα του εμβρύου χορηγείται αντιδιαβητική αγωγή.
Επί του παρρόντος, μόνο συγκεκριμένοι τύποι ινσουλίνης έχουν λάβει έγκριση για την αντιμετώπιση του ΣΔΚ. Απαγορεύεται η χορήγηση αντιδιαβητικών δισκίων.
Όσον αφορά στον τοκετό, θα πρέπει να υπάρχει ευγλυκαιμία, η γλυκόζη δηλαδή να είναι σε επίπεδα 80-110 mg/dL.
Μετά τον τοκετό απαιτείται περαιτέρω διερεύνηση του ΣΔΚ με διενέργεια γλυκόζης νηστείας μετά από 1-3 ημέρες και καμπύλη σακχάρου μετά από 3 και 12 μήνες.